炎症性腸疾患(IBD)外来
第1、3火曜午前、第2金曜夜、第4土曜午前をIBD外来として完全予約外来を行っています。
担当医は田中玲子医師です。
完全予約制ですので、待ち時間が少なく済むようにしております。
お電話で予約をお取りください。
炎症性腸疾患(IBD)外来
- IBDとは?
- 原因不明で免疫の異常によって起こります。
主に潰瘍性大腸炎(UC)、クローン病(CD)をさし、国の指定難病です。 - 発症年齢 –
若年者に多い - 10歳代から40歳くらいまでの比較的若い方に発症しますが、潰瘍性大腸炎では60歳以上の初発の人もおられます。
- 症状 –
放置せずに早めに受診を! - 3週間以上続く腹痛、粘血便、肛門痛、肛門分泌物・膿、下痢(水様、血性)、体重減少などはIBDを疑う症状です。
- 経過 –
長く付き合う必要があります - 症状が落ち着いても(寛解期)、症状が悪化したり(活動期)を繰り返しますので、長く付き合っていかなければなりません。早期に診断、治療開始することで、早く症状を安定させることができますので、我慢せずに早めに受診してください。そして、病状が落ち着いていても治療を自己中断せずに継続する必要があります。
- 当院では
内科と大腸肛門科と連携をとります - 当院では、肛門症状、疾患を契機にUCやCDと診断される患者様が少なくありませんので、大腸肛門科と連携して治療に当たります。特にクローン病では重要です。
-
診断 –
特に若年者の肛門病変、下血は
内視鏡検査を! - 大腸内視鏡検査が必須です。10年以上専門外来を行ってきた田中医師自ら施行致します。
感染性腸炎との鑑別も重要です。内視鏡検査をせずに、単なる痔や痔瘻として他院で治療したものの、再発を繰り返す、難治である場合はIBDの可能性があります。特に10歳代~20歳代は要注意です。その他、CTや腹部超音波で合併症の有無も調べます。 - 大学病院との連携
- 日本ではIBD患者数が急増しており、大学病院、総合病院のIBD専門外来はパンク状態となっていますが、約半数は軽症とされています。当院のような市中病院でも、この疾患に精通していれば治療可能です。主たる診断、治療は当院で行い、必要に応じて大学病院などで特殊な検査を受けていただく、というような連携を取っています。
- 診療する際心がけていること
- IBD領域はこの10年で治療法が大きく変化しました。適切な治療できちっと経過観察をすれば、多少の食事制限はあるものの、通常の日常生活を送ることができます。進学、就職など人生の節目にも柔軟な対応をし、患者様に寄り添うアットホームな診療を心がけております。何かご相談やお困りのことがありましたら、お気軽に受診して下さい。
潰瘍性大腸炎(UC)とは?
原因不明で、大腸の粘膜に限局して炎症が起き、ただれてびらんや潰瘍ができ、それにより下痢、血便、腹痛が起こります。発症年齢は20歳代~40歳代前半に多いですが、最近は60歳以上の高齢になって発症する人もいます。
潰瘍性大腸炎の型(タイプ)
炎症が広がる範囲によって3つの型およびごくまれに右側または区域性大腸炎型に分けます。多くは直腸から炎症が始まり、連続的に徐々に口側に広がっていくと考えられています。
- 重症度 :
- 排便回数が多い、出血がひどい、発熱がある、などは重症度が重い兆候ですので、早期診断治療が必要です。
| 直腸炎型 | 直腸にのみ病変が認められる |
|---|---|
| 左側 結腸炎型 |
左側(脾彎曲部まで)に病変が認められる |
| 全大腸炎型 | 脾彎曲を超えて口側に炎症が広がっている |
| 右側または 区域性 大腸炎型 |
直腸から非連続的にあるいは右側結腸優位に病変が認められる |
経過
表のように4タイプあります。「急性劇症型」はわずかで、多くは「再燃寛解型」です。一旦症状が落ち着いた状態(寛解)になれば、適切な治療と経過観察で、軽度の再燃はあっても通常の生活が送れ、手術を回避できます。ただ、発症から7年以上経つとがん化が問題になってきます。特に「慢性持続型」は要注意です。内科的治療の進歩で、最近の手術例は緊急手術は減り、がんによるものが増えています。毎年の内視鏡検査が必要になります。
| 初回発作型 | 活動期が最初だけ |
|---|---|
| 再燃寛解型 | 再燃と寛解を繰り返す |
| 慢性持続型 | 寛解期がほとんど見られず、ダラダラと症状が続く |
| 急性劇症型 | 発症時に急激に悪化する |
治療
速やかに寛解状態にし、それを維持させることが治療目標です。表のような薬剤を組み合わせて治療を行っています。
| 5-ASA製剤 | サラゾピリン、ペンタサ、アサコール、リアルダ |
|---|---|
| ステロイド | プレドニン、レクタブル、ベタメタゾン、コレチメント |
| 免疫調節剤 | アザチオプリン |
| 生物学的 製剤 |
レミケード、ヒュミラ、シンポニー、ステラーラ、エンタイビオ、スキリージなど |
| 顆粒球 除去療法 |
アダカラム |
食事療法
管理栄養士による栄養指導を行っています。寛解期には、バランスの良い食生活をすれば、あまり制限はありません。
活動期の場合は不溶性食物繊維の多い野菜や乳製品の摂りすぎ、香辛料などの刺激物は控える必要があります。レシピ集も提供しています。
クローン病(CD)とは?
原因不明の炎症が口から肛門までの消化管全体に起こる病気です。特に小腸、大腸、肛門が好発部位です。腸管の粘膜だけでなく全層性に炎症が起こることが潰瘍性大腸炎と異なる点です。3週間以上続く水様性下痢、体重減少、肛門分泌物・膿、肛門痛などは特にクローン病を疑う症状です。肛門病変だけが先行する場合もあります。
発症年齢も10歳代~20歳代といった若年者に多いのも特徴です。
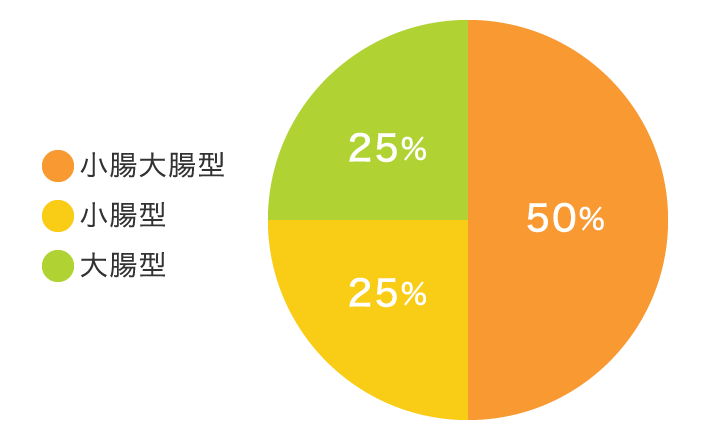
クローン病の型(タイプ)
約半数が小腸大腸型とされています。
| 小腸型 | 病変が小腸に発生 |
|---|---|
| 小腸大腸型 | 病変が小腸と大腸の両方に発生 |
| 大腸型 | 病変が大腸に発生 |
経過
寛解と再燃を繰り返し、長い経過の中で徐々に病気が進行して、狭窄や瘻孔などの合併症が現れる場合があります。内科的治療で改善しない場合は、外科的手術が必要となる場合があります。手術にならないように、早期に診断、治療を開始し、病気の進展をうまくコントロールする必要があります。肛門病変は人工肛門や肛門がんにならないように、定期的に肛門専門医の診察を受ける必要があります。

治療
薬物治療、経腸栄養を基本に治療します。当院では内服治療では改善しにくい肛門病変の合併が多いため、生物学的製剤(ヒュミラ、ステラーラなど)、免疫調節薬(アザチオプリン)の使用率が高いです。痔瘻は治療早期に外科にて肛門エコーで評価し、必要ならシートン術を行います。腸の炎症が治まっても狭窄が進行した場合は、内視鏡的バルーン拡張術や腸管切除が必要になってきます。血液検査や内視鏡検査などで、病勢を早めに把握して治療変更や強化する場合があります。

食事療法
クローン病では潰瘍性大腸炎よりも食事内容に注意が必要です。病勢により食物繊維や脂質の摂り方が変わります。管理栄養士による栄養指導を適宜受けていただきます。レシピ集も取り揃えております。


